Diabetische retinopathie
Diabetische retinopathie is een verandering in het netvlies die bij diabetici in de loop van de jaren optreedt. De vaten van het netvlies verkalken, er kunnen nieuwe vaten ontstaan die uitgroeien tot structuren van het oog en zo het zicht ernstig in gevaar brengen. Bloeden komt ook voor bij diabetische retinopathie.
Afhankelijk van het stadium ontstaan afzettingen, nieuwe bloedvaten of zelfs netvliesloslating en bloeding. Diabetes wordt als oorzaak gezien. Deze ziekte is vaak verantwoordelijk voor blindheid.

Hoe vaak komt diabetische retinopathie voor?
Diabetische retinopathie is vaak verantwoordelijk voor blindheid.
Het is eigenlijk de meest voorkomende oorzaak bij mensen tussen de 20 en 65 jaar.
De ontwikkeling is zodanig dat diabetische retinopathie steeds vaker voorkomt. Dit komt simpelweg doordat de onderliggende ziekte diabetes ook steeds vaker voorkomt.
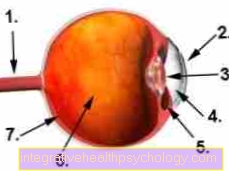
Figuur oogbol
- Optische zenuw (Optische zenuw)
- Hoornvlies
- lens
- voorste kamer
- Ciliaire spier
- Glasachtig
- Retina (netvlies)
Welke soorten diabetische retinopathie zijn er?
Vormen van diabetische retinopathie:
- niet-proliferatieve retinopathie
(proliferatie: Voortplanting / nieuwe vorming, netvlies: netvlies)
Kenmerkend voor niet-proliferatieve retinopathie is dat het zich voornamelijk beperkt tot het netvlies. Daar gaat het om de kleinste aneurysma's, wattenstapels, bloedingen en retina-oedeem in het netvlies, wat meestal door de arts kan worden ontdekt bij een spleetlamponderzoek. In de niet-proliferatieve vorm kan onderscheid worden gemaakt tussen een licht, een matig en een ernstig stadium. De classificatie hangt af van het optreden van verschillende symptomen en laesies. Het podium kan worden gedefinieerd met behulp van de zogenaamde "4-2-1" -regel. Lees hieronder wat hiermee bedoeld wordt. - proliferatieve retinopathie
(proliferatie: Voortplanting / nieuwe vorming, netvlies: netvlies)
De niet-proliferatieve vorm van de ziekte vordert en proliferatieve retinopathie ontwikkelt zich. Hier vormen zich nieuwe vaten in het gebied van de uitgang van de oogzenuw uit het oog en langs de grote vaatbogen. Als deze vaten in het glasvocht groeien, leiden ze tot de groei van bindweefsel. Dit trekt het netvlies van zijn basis.Een netvliesloslating treedt op door spanning, wat kan leiden tot blindheid. Het netvlies wordt weggetrokken van het voedende onderoppervlak, de choroidea. Bloeden kan ook optreden, het glasvocht binnendringen en het gezichtsvermogen acuut aantasten. Het gezichtsvermogen is in dit stadium over het algemeen aangetast in vergelijking met het niet-proliferatieve stadium. - diabetische maculopathie
(Macula: Punt met het scherpste zicht = gele vlek)
Bovendien kan niet alleen de periferie van het netvlies worden aangetast, maar ook de macula in het verdere verloop. Bij deze vorm van diabetische retinopathie is er een verdikt netvlies op het punt van het scherpste zicht (macula), lipidenafzettingen en vooral waterretentie in het gebied van de macula.
Lees hieronder meer over het onderwerp: Macula-oedeem
Wat is de 4-2-1-regel?
De "4-2-1" -regel speelt een belangrijke rol bij het bepalen van het stadium van niet-proliferatieve retinopathie. Deze vorm van retinopathie is onderverdeeld in mild, matig en ernstig. De ernstige vorm wordt gedefinieerd door het optreden van ten minste een van de volgende drie laesies:
1. Minstens 20 microaneurysmen per kwadrant in alle 4 kwadranten.
2. Parelachtige aders in minimaal 2 kwadranten.
3. Intraretinale microvasculaire afwijkingen (IRMA) in ten minste 1 kwadrant.
De "4-2-1" -regel beschrijft dus het aantal kwadranten dat door de laesie moet worden beïnvloed om niet-proliferatieve retinopathie in de ernstige vorm te kunnen classificeren.
Hoe diabetische retinopathie te herkennen
Wat zijn de symptomen van diabetische retinopathie?
Hoe verder de diabetische retinopathie is gevorderd, hoe meer het zicht verslechtert.
Het gezichtsvermogen hangt ook af van het type ziekte (proliveratief / niet-proliferatief). Als er zich vocht ophoopt in de macula (Macula-oedeem) eerder, wordt het zicht verslechterd. In ieder geval processen die plaatsvinden in de macula (gele vlek) Speel
Lipide-afzettingen (vetophopingen) verstoren ook het zicht. Patiënten ervaren wazig of vervormd zicht, of blinde vlekken.
Hoe wordt de diagnose diabetische retinopathie gesteld?
Door de fundus van het oog te spiegelen, herkent de oogarts de veranderingen in het netvlies. Om een beter zicht op het oog te hebben, worden druppels toegediend die de pupil verwijden. Dit is een goede manier om in het oog te kijken.
Een andere methode om een diagnose te stellen is de zogenaamde FAG (Fluorescentie-angiografie). De patiënt krijgt een kleurstof via de ader (geen contrastmiddel), die snel wordt verspreid in de bloedvaten van het lichaam, ook in het oog.
Foto's van de vaten worden in verschillende stadia gemaakt, zodat men kan zien of een vat verwijd is of lekt en er kleurstof lekt. Voor dit onderzoek moet ook de pupil worden verwijd.
Diabetische retinopathie behandelen
Hoe wordt diabetische retinopathie behandeld?
De basis van de therapie is de succesvolle behandeling van de onderliggende ziekte diabetes mellitus. De bloeddruk moet ook goed worden aangepast.
EEN medicatie diabetische retinopathie bestaat niet. Er zijn echter medicijnen beschikbaar om de groei van bloedvaten te stoppen.
De ... gebruiken Lasers vaten kunnen worden gesloten om overmatige groei te voorkomen. Deze behandeling kan worden toegepast op een groot deel van het netvlies. Het zicht wordt in de regel niet teveel beïnvloed, aangezien er voldoende gebieden intact blijven. Er kunnen echter gezichtsveldbeperkingen optreden als bijwerkingen. Het kleurenzien en de aanpassing aan duisternis worden ook beïnvloed.
Een andere therapie is de Verwijdering van glasvocht Het wordt voornamelijk gebruikt bij netvliesloslatingen. De vaten die zijn uitgegroeid tot het glasvocht trekken bindweefsel aan en hierdoor ontstaat een trek aan het netvlies. Het kan tot onthechting komen.
Om het netvlies opnieuw te bevestigen, moet niet alleen het glasvocht worden verwijderd, maar moet in plaats daarvan een gas of olie in het oog worden gevuld. Alleen zo'n vulling zorgt ervoor dat het netvlies wordt aangedrukt en weer aan elkaar kan groeien.
Lasertherapie
Laserbehandeling is bijzonder geschikt voor de proliferatieve en ernstige vorm van niet-proliferatieve retinopathie. De lasertoepassing vernietigt door middel van coagulatie onderaangevoede gebieden van het netvlies en dit vermindert ook de groeistimulus voor de vorming van nieuwe bloedvaten.
Bij grote laesies wordt de behandeling op het gehele netvlies uitgevoerd en dus in meerdere sessies. De risico's van laserbehandeling zijn verminderd nachtzicht en verminderd gezichtsveld.
Diabetische retinopathie voorkomen
Hoe kunt u diabetische retinopathie voorkomen?
Om diabetische retinopathie in een vroeg stadium op te sporen, moet bij bekende diabetes een regelmatige controle door een oogarts prioriteit hebben. Ga als patiënt snel naar de oogarts bij veranderingen of de ontwikkeling van zichtproblemen. Meestal zijn de veranderingen in het netvlies al gevorderd. Diabetespatiënten (diabetes mellitus) moeten daarom een arts raadplegen voordat de zichtproblemen optreden. Verbind u gewoon met één bezoek aan de oogarts per jaar en sla, indien mogelijk, geen enkele over.
De profylaxe hangt af van het type diabetes dat aanwezig is. Diabetici van type 1 moeten jaarlijks worden gecontroleerd vanaf 5 jaar na het begin van hun ziekte, en zelfs elk kwartaal na 10 jaar diabetes. Type 2 diabetici (meestal oudere mensen) moeten ook regelmatig worden onderzocht, maar met kortere tussenpozen.
Een vorm van profylaxe is het injecteren van antistoffen tegen groeifactoren, deze zijn bedoeld om de groei van bloedvaten te stoppen en worden rechtstreeks in het oog aangebracht.
- Het risico op retinopathie kan aanzienlijk worden verminderd door de bloedsuikerspiegel en bloeddruk optimaal in te stellen. Een permanente verlaging van HbA1c tot onder 7% en bloeddruk tot 140/80 mmHg wordt aanbevolen.
- Bovendien moeten obesitas, verhoogde bloedlipideniveaus en roken worden verminderd.
Wat veroorzaakt diabetische retinopathie?
Zoals de naam suggereert, ligt de oorzaak van diabetische retinopathie in de aanwezigheid van de onderliggende ziekte diabetes. Dit beschadigt de toch al kleine bloedvaten in het oog.
Dit leidt tot vroege sclerose (een soort verkalking) van de bloedvaten, wat kan leiden tot vasculaire occlusies. Als een vat gesloten is, kan het netvlies niet meer van bloed worden voorzien en dus ook niet meer worden gevoed. Het oog probeert dit feit te compenseren door een verhoogde vaatgroei te stimuleren.
Diegenen die lijden aan diabetische retinopathie hebben wazig en wazig zicht. Afhankelijk van welke delen van het netvlies zijn aangetast, variëren de symptomen in ernst. Is de macula (gele vlek = het punt met het scherpste zicht), bestaat het risico op blindheid. De diagnose wordt gesteld door de oogarts met behulp van een niet-invasieve fundus. Om nauwkeuriger te kunnen zeggen over het stadium van de ziekte is meestal een kleurstofonderzoek van het netvlies nodig. Therapie is moeilijk. Pas gekweekte bloedvaten kunnen met een laser worden uitgewist, maar alleen als ze zich niet in de macula bevinden (gele vlek) tot rust komen. Als het netvlies is losgemaakt (zie ook ons onderwerp netvliesloslating), moet het opnieuw worden bevestigd door middel van een operatie (de laser is hier nutteloos !!!).
Er is geen medicamenteuze behandeling voor diabetische retinopathie.
Wat zijn typische risicofactoren?
Typische risicofactoren voor diabetische retinopathie zijn, zoals de naam suggereert, factoren die vooral voorkomen bij diabetici.
- Dit omvat in het bijzonder een slecht gereguleerde bloedsuikerspiegel die gedurende lange tijd verhoogd is. De suiker zet zich in grote moleculen af in de vaatwanden. Er is met name schade aan de kleine bloedvaten, een zogenaamde microangiopathie, die vooral het netvlies aantast.
- Verdere risico's voor de ontwikkeling van diabetische retinopathie zijn verhoogde bloeddruk (hypertensie), roken, verhoogde bloedlipideniveaus en hormonale veranderingen tijdens de zwangerschap.
Verloop van diabetische retinopathie
Wat is het beloop en de prognose van diabetische retinopathie?
Diabetische retinopathie blijft lang zonder symptomen en wordt daardoor pas laat herkend door de patiënt. In de meeste gevallen wordt de ziekte incidenteel ontdekt door oftalmologisch onderzoek als onderdeel van diabetische controles.
- De eerste symptomen van beide vormen van retinopathie kunnen optreden Verslechtering van het gezichtsvermogen, wazig zien of glasvochtbloeding worden.
- Retinopathie is een chronische en ongeneeslijke ziekte die, als ze slecht of te laat wordt behandeld, onvermijdelijk tot blindheid leidt, wat in het dagelijks leven enorme beperkingen met zich meebrengt. De dode zenuwcellen in het netvlies worden vernietigd en kunnen niet worden geregenereerd.
- Bovendien kunnen er tal van complicaties optreden bij toenemende retinopathie, zoals verhoogde intraoculaire druk en netvliesloslating.
Lees ook: Groene ster
Een effectieve en vroege behandeling kan de progressie van de ziekte en mogelijke complicaties verminderen. De belangrijkste behandelmethode is echter het vroegtijdig voorkomen en verminderen van mogelijke risicofactoren.















.jpg)